انواع زخم پا
زخم، به عنوان یک عامل آسیب پذیر باعث اختلال در پوست و بافت زیر پوست می شود. زخم پا به تنهایی بیماری نیست، دلایل دیگری نیز وجود دارد. بیماری هایی که زخم پا را ایجاد می کنند معمولا نتیجه یک بیماری مزمن یعنی یک بیماری طولانی مدت هستند. بسیاری از بیماری ها می توانند زخم پا ایجاد کنند. تعیین علت زخم پا برای نظارت بر دوره و هدایت درمان ضروری است.
در 1٪ از بزرگسالان زخم پا به علت مختلف دیده می شود. این میزان در افراد بالای 65 سال 5-3 برابر افزایش می یابد. شایع ترین زخم پا که اغلب یک دوره مزمن را نشان می دهند، کیفیت زندگی بیمار را به صورت منفی تحت تاثیر می گذارد، باعث درد شدید و عفونت ها می شود، ظاهر زیبایی آنها را مختل می کند و باعث از دست دادن قدرت عملکرد می شود.
- زخم پا بیشتر به دلیل نارسایی وریدی رخ می دهد، یعنی 70٪ زخم های پا منشاء وریدی دارد: زخم های پا از نوع وریدی یا زخم واریسی
- 10٪ زخم های پا شامل نارسایی ورید شریانی است: زخم پای شریانی
- 10 درصد از زخم های دیگر پا، هم نارسایی شریانی و هم عروقی هستند
- 10 درصد باقی مانده به دلایل مختلف است
بر طبق این آمار، تشخیص زخم های وریدی، یعنی زخم واریس، ابتدا زمانی رخ می دهد که زخم پا مشاهده می شود. در تشخیص زخم های وریدی، اغلب شکایت ها و معاینه دقیق بیمار کافی است. درک درست از ویژگی ها و تشخیص زخم وریدی از انجام مطالعات آزمایشگاهی گران قیمت جلوگیری می کند و شروع زودهنگام، درمان خاص بیماری را فراهم می کند.

چگونگی تشخیص زخم پا
بیماران مبتلا به مشکلات عروقی معمولا با درد، تورم، زخم و ناراحتی های گانگرن مواجه می شوند. بیش از 90٪ زخم های پا، باعث واریس یا بیماری وریدی، بیماری عروق و آسیب عصبی یعنی نوروپاتی می شوند. نوروپاتی بیشتر در بیماران مبتلا به دیابت دیده می شود و تقریبا نیمی از بیماران مبتلا به دیابت مبتلا به انسداد شریان مویرگی هستند. اگر چه شایع ترین علت زخم های عروقی، زخم های وریدی است، علت افزایش قابل ملاحظه دیابت، زخم های ناشی از انسداد شریانی است.
زخم وریدی
زخم واریسی ناشی از نارسایی طولانی مدت در رگ های پا است. نارسایی مزمن وریدی، که به عنوان ضعف عضلات پا یا نارسایی مادرزادی تعریف شده است، باعث افزایش تجمع خون در ورید های پا می شود. این افزایش خون در پا پرفشاری وریدی نامیده می شود.
اولین تاثیر بالینی نارسایی مزمن وریدی، انسداد واریس و مویرگی، انفجار عروقی و ورم در اطراف پاشنه داخلی و خارجی مچ پا است. این وضعیت بد منجر به افزایش احساس درد و محدودیت حرکت با ایستادن طولانی مدت در پاها می شود. افزایش فشار داخل مویرگی منجر به پارگی مویرگ ها و خروج سلول های خونی از داخل رگ های خونی و تجمع آن زیر جلد می شود. تغییرات رنگ قرمز یا بنفش در مچ پا رخ می دهد. سپس با پارگی سلول های خونی درون آن آهن یعنی هموسیدرین آشکار می شود و این بار رنگ پوست و زیر پوست قهوه ای رنگ شده و خونریزی های زیر جلدی رخ می دهد. در همین حال درماتیت واریسی، درماتیت استاز و یافته هایی که التهاب پوست نامیده می شود ظاهر می شوند. این یافته ها:
- خونریزی زیر پوستی
- افزایش مویرگ
- قرمزی
- کبودی و لکه های قهوه ای
- پوسته پوسته شدن پوست
- سخت شدن زیر جلدی
به طور خاص، کرم آنتی بیوتیکی، پماد ، تنتورید ، لانولین، عطرها و باند های الاستیک که به پوست در این منطقه اعمال می شوند، وضعیت را بدتر می کنند. بدون مشورت با متخصص زخم هرگز ازین موارد استفاده نشود. میکروب ها به پوستی یا زیر پوست نیز می توانند منتقل شوند. اگر میکروب ها از ناخن ها یا کف پا به پوست برسد، التهاب میکروبی زیر جلدی به نام سلولیت رخ می دهد. اگر بیماری درمان نشود و پیشرفت کند، چسبندگی و سفتی زیر جلدی در زیر پا و مچ پا اتفاق می افتد.
اگر بیماری همچنان پیشرفت کند، زخم واریسی تشکیل می شود. اول سیاهی به اندازه عدس بیشتر در قسمت داخلی مچ پا و در پاشنه دیده شده و ترک پوست ظاهر می شود. معمولا بدون درد یا با درد خفیف است. درد با بالا بردن پاها کم می شود. پوست اطراف زخم نامنظم است، در اطراف پوست قرمزی وجود دارد. زخم در ابتدا بسیار سطحی دیده می شود. عمیق شدن زخم، اضافه شدن درد، التهاب شدید، بوی بد، قرمزی در اطراف بافت و احساس تب و افزایش حرارت زخم نشان می دهد که زخم آلوده شده است. اگر این مورد نیز درمان نشود، التهاب رگ های زیر پوستی باعث ترومبوفلبیت و التهاب عروق لنفاوی زیر جلدی باعث لنفاژیت می شود. اگر باز هم درمان نشود، میکروب ها می توانند رگ های اصلی را مسدود کنند و باعث ترومبوز سیاهرگی و در استخوان های زیر عضله باعث استومی یعنی التهاب استخوان شوند. با این وضعیت خطر آمپوتاسیون پا در بیمار وجود دارد.
برای مقالات بیشتر به سایت دکتر دهقانی زاده مراجعه فرمایید.
منبع:انواع زخم پا
زخم وریدی چیست، آیا این بیماری شایع است؟
زخم وریدی معمولا در ناحیه مچ پا و پا به علت نارسایی رگ های پا ایجاد می شود. همچنین به عنوان زخم واریسشناخته شده است. این زخم ها معمولا بسیار سخت درمان می شوند و می توانند تکرار شوند. شیوع این بیماری بین 1 تا 4 در 1000 متغیر است، اما بروز آن با گذشت سن افزایش می یابد. اگر چه در مردان و زنان در سنین جوانی برابر است، اما در زنان بالای 40 سال شایع تر است.

علت ایجاد زخم وریدی
رگ های عروقی، رگ هایی هستند که خونی را که اکسیژن آن کاهش یافته به قلب باز می گردانند. با این حال، انقباض فعال و سیستم پمپاژ وجود ندارد. به همین دلیل، در رگ ها دریچه ای وجود دارد که فرار خون در اثر جاذبه زمین جلوگیری می کند. تصور می شود که زخم های وریدی ناشی از اختلال در ساختار این دریچه ها باشند. اختلال در ساختار این دریچه ها به دلایل مختلف، گاهی اوقات به علت سن ایجاد می شود. بازگشت خون به قلب دچار اختلال شده و در پاها شروع به لخته شدن می کنند. این موجب افزایش فشار داخل ورید می شود. فشار بالا به طور پیوسته باعث اختلال در بافت ها، به ویژه پوست پا، وریدهای واریسی، تورم و زخم در پاها (زخم وریدی) می شود.
چه افرادی بیشتر در معرض ابتلا به زخم وریدی هستند؟
در برخی موارد، شیوع زخم های وریدی افزایش می یابد. اینها عبارتند از:
- بالا رفتن سن
- چاقی
- فشارخون بالا
- دیابت
- نارسایی قلب
- نارسایی کلیه
- آسیب های پا در گذشته
- ترومبوز وریدی
ویژگی ها و علائم زخم وریدی
اولین علامت بیماری معمولا تورم در داخل مچ پا و در قسمت قدامی پا است. اگر ناحیه تورم را با انگشت فشار دهیم، انگشت به داخل فرو می رود و گودال تشکیل می شود. این فرورفتگی بعد از برداشتن انگشت، باقی می ماند. مجدد در این ناحیه خارش و عروق واریسی ممکن است ایجاد شود. زخم معمولا بر روی مچ دست و به خصوص در زیر زانو، که در آن فشار وریدی در پا بالاتر است ایجاد می شود. زخم معمولا به رنگ صورتی / قرمز جریان دارد و لبه های آن نامنظم است. زخم توسط پوست ضخیم قهوه ای احاطه شده و پوسته پوسته شدن می تواند دیده شود. پاشنه و پاهای بیمار معمولا طبیعی است. ممکن است درد کم و محدودیت حرکت ایجاد کند. درد و تورم ممکن است با نگه داشتن پا در بالا کاهش یابد. زخم ها می توانند در هنگام بهبود اسکار ایجاد کنند و تکرار شوند.
تشخیص زخم وریدی
قبل از هرچیز، معاینه فیزیکی انجام می شود. از بیمارد در مورد وجود لخته، رگ های واریسی یا جراحی و وجود وضعیت مشابه در خانواده پرسش می شود. زخم های وریدی با روش های تصویربرداری درمان می شود.
روش های تصویربرداری
سونوگرافی داپلر شایع ترین روش استفاده است. با استفاده از این روش، انسداد رگ ها در پا و کاهش جریان خون ارزشیابی می شود. به ندرت، روشهای تصویربرداری دقیق مانند MRI، CT Venography می تواند مورد استفاده قرار گیرد.
درمان زخم وریدی
درمان دو هدف دارد. هدف اول بهبود زخم فعلی و هدف دوم جلوگیری از باز شدن زخم جدید است. مراقبت از زخم و پانسمان چند لایه برای بهبود زخم ضروری است. مراقبت از زخم باید در فواصل منظم طبق توصیه متخصص زخم انجام شود. پانسمان باید از طرف متخصص انجام شود. درمان علت زمینه ای با برطرف کردن مشکل ایجاد شده در رگ ها امکان پذیر است. ممکن است عملیات برای بیمارانی که مناسب هستند توصیه شود. جوراب های واریسی برای بسیاری از بیماران توصیه می شود.
اگر زخم وریدی در بیمار درمان نشود، چه اتفاقی رخ می دهد؟
زخم وریدی اگر درمان نشود، یک بیماری پیشرونده است. اگر درمان مناسب انجام نشود، زخم ممکن است گسترش یابد و دچار عفونت شود. در نتیجه، زخم می تواند به بافت های عمیق، حتی به استخوان، پیشرفت کند.
پس از بهبود زخم برای جلوگیری از تکرار آن چه کاری باید انجام شود؟
از جوراب های واریسی باید استفاده کرد. خطر تکرار مجدد زخم بعد از 5 سال در افرادی که جوراب نمی پوشند 69٪ است، این میزان در افرادی که از جوراب استفاده می کنند 32٪ است. این بیماران باید به استفاده از جوراب های واریسی عادت داشته باشند. همچنین مواردی هستند که باید در زندگی روزمره مورد توجه قرار گیرند. آنها هم کیفیت زندگی بیمار را بهبود می بخشد و هم بیمار را در برابر زخم جدید محافظت می کند:
- ترک کردن مصرف سیگار
- کاهش وزن بیماران دارای اضافه وزن
- از ایستادن زیاد پرهیز شود و پیاده روی انجام شود
- پس از یک روز طولانی در حالت ایستاده، پاها باید حداقل 10 تا 15 دقیقه بالا نگه داشته شود.
- پوشیدن لباس های گشاد برای راحتی گردش خون.
- باید مراقب باشید که کش های جوراب پاها را فشار ندهد. (ممکن است زخم در این مناطق رخ دهد.)
- هنگامی که در منزل هستید (تماشای تلویزیون و غیره)، به جای جمع کردن پاها هنگام نشستن پاها را دراز کنید.
- استفاده از جوراب واریس باید با توجه به توصیه متخصص باشد.
- جوراب های واریسی توسط بسیاری از افراد به اشتباه استفاده می شود. جوراب های واریسی باید زمانی که رگ های بیمار دچار اختلال شده اند استفاده شود. اول از همه، بیمار باید بخوابد و پا را برای 5-10 دقیقه بالا نگه دارد. سپس باید جوراب واریس را بپوشد. باید روزی که در طول روز ایستاده اید، جوراب واریس را بپوشید. پوشیدن جوراب در شب هنگام خواب لازم نیست.
- تمرین برای تقویت عضلات پا باید انجام شود.
- داروی تجویز شده از طرف متخصص زخم باید به طور منظم مصرف شود.
تمریناتی که بیماران نارسایی وریدی می توانند روزانه انجام دهند
این تمرینات حرکاتی هستند که بازگشت خون را به رگ های قلب با استفاده از پمپ عضلانی در پا افزایش می دهد. این حرکات همچنین از تشکیل رگ های واریسی جلوگیری می کند.
- روی یک محل راحت و نرم به پشت بخوابید و دستان خود را پشت گردن قرار دهید. پاهای خود را به حالت کششی دراز کنید و زانوی خود را به سمت شکم جمع کنید. با این موقعیت، پاها را به حالت کششی به سمت بالا بکشید و به آرامی به موقعیت اولیه بازگردید. این تمرین را 5 تا 20 بار تکرار کنید.
- در حالی که پای خود را بر روی بالشتک قرار داده اید، به پشت دراز بکشید. انگشتان پا را جمع کنید و آنها را تا جایی که می توانید باز کنید. با باز و بسته کردن انگشتان این حرکت را برای یک دقیقه انجام دهید.
- در حالت نشسته یا ایستاده، روی هر دو انگشتان پا بایستید و دوباره به همان موقعیت قبلی برگردید. این موقعیت را حداقل 5 دقیقه در طول روز انجام دهید.
- دوباره به حالت نشسته پاهای خود را به سمت جلو دراز کنید و هماهنگ با باسن یا سریع تر به سمت بالا آورده و دوباره به حالت قبلی بازگردانید. این موقعیت را برای حداقل 5 دقیقه در طول روز انجام دهید.
برای مقالات بیشتر به سایت دکتر دهقانی زاده مراجعه کنید.
منبع:زخم وریدی
آیا می دانید زخم شما چگونه درمان می شود؟
آیا می دانید زخم شما چگونه درمان می شود؟
آسیب به یکپارچگی پوست که تمام سطح بدن ما را پوشش می دهد زخم نامیده می شود. بهبود زخم یک مکانیسم دفاع از آسیب است. یک زخم تمیز و غیر التهابی، که در آن لبه های زخم با جراحی بهم می پیوندند، با کمترین ضایعات بافتی بهبود می یابد و به عنوان درمان اولیه زخم نامیده می شود. اگر لبه های زخم بهم نپیوندند، بافت از دست رفته و زخم های التهابی با بهبود زخم ثانویه، التیام می یابد. در درمان با بهبود زخم ثانویه، اسکار بیشتری بعد از بهبودی باقی می ماند.
بهبود اولیه زخم
اساسا شامل ۳ مرحله می شود:
- پاسخ اولیه
- بازسازی اپیتلیوم
- تعمیر بافت های زیر جلدی
پاسخ اولیه به ۲ قسمت تقسیم می شود:
پاسخ مویرگ ها
اولین پاسخ به خونریزی در نتیجه آسیب، انقباض عروق خونی است که ۱۰-۵ دقیقه طول می کشد. مکانیسم انعقاد خون توسط پلاکت ها (پلاکت های خون) فعال می شود. پس از انقباض عروق، رگ ها انبساط می یابند و نفوذپذیری مویرگ ها افزایش می یابد. گلبول های سفید حالت چسبندگی پیدا می کنند و در عرض ۶۰-۳۰ دقیقه دیواره های رگ ها با این سلول ها پوشیده می شود. گلبول های قرمز نیز با انجام وظیفه به آن می پیوندند.
پاسخ سلولی
۴ تا ۵ روز بعد از آسیب، کلاژن سنتز می شود. الیاف کلاژن مانند چسب بین لبه های زخم عمل می کنند. ساختار جدید و دوام زخم را فراهم می کند. در روز پنجم، زمانی که سنتز کلاژن شروع به افزایش می کند، زخم ، تنها صاحب ۱۰٪ از نیروی کششی واقعی است. این نیرو در هفته ششم تا ۶۰ درصد افزایش می یابد و در عرض ۶ ماه به حداکثر می رسد.
بازسازی اپیتلیوم
بین ۲۴ تا ۳۶ ساعت پس از صدمه، پسوند اپیتل به شکل سلول های باریک به اعماق زخم پیش می رود. این سلول ها، کلاژن زنده و مرده را از یکدیگر جدا می کنند و پوسته روی زخم را خارج می کنند.
تعمیر بافت های زیر جلدی
بافت شفادهنده گرانول و صورتی رنگ است. گرانول ها، عروق های مویرگی تازه تشکیل شده هستند و به راحتی خونریزی می کنند. بافت جدید، بافتی متورم شده است ، زیرا در ساختاری است که اجازه می دهد مایع و گلبول های قرمز در دیواره رگ های جدید از ورید خارج شوند. فیبرهای کلاژن به علت ساختار در برابر نیروی کششی مقاومت نشان می دهند. انواع کلاژن که در درمان زخم ها مهم هستند نوع ۱-۲-۳ هستند. این کلاژن ها ۹۵ درصد کل کلاژن بدن را تشکیل می دهد. از بین رفتن بافت در زخم ، باعث مرگ و میر بیشتر سلول ها و بافت ها می شود و واکنش شدید التهابی مشاهده می شود. در نتیجه واکنش شدید التهابی ، زخم با علائم تغییر شکل بزرگ بهبود می یابد. مهمترین تفاوت بین بهبود زخم اولیه و ثانویه، انقباض زخم است. انقباض با کوتاه شدن الیاف کلاژن اتفاق می افتد.
عوامل موثر در بهبود زخم
عوامل محلی
- وجود خون کافی ضروری است
- هنگامی که زخم التهاب می یابد، باعث کاهش التیام زخم ، ایجاد زخم بزرگتر و تغییر شکل می شود
- جسم خارجی: سیستم ماکروفاژ را به دلیل واکنش التهابی و فاگوسیت ها فعال می کند و مانع از بهبود زخم می شود
- تابش: سبب تاخیر در بهبود زخم می شود.
عوامل سیستمیک
- عوامل متابولیک: کمبود پروتئین، ویتامین C، ویتامین A و کمبود روی سبب تاخیر در التیام زخم می شود. دیابتی ها به عفونت بیشتر حساس هستند. کورتیکواستروئیدها سبب تاخیر در التیام می شوند.
- داروهای سیتواستاتیک: این داروها که در درمان سرطان استفاده می شوند باعث تاخیر در بهبود زخم می شوند
- سن: مطالعات انجام شده بر روی جنین در رحم، هیچ عارضه ای بر روی پوست جنین نشان نداده است. علت دقیق این موضوع شناخته شده نیست، اما وجود عامل رشد خاص و یا مقدار زیاد کلاژن در پوست جنین تخمین زده شده است. اگر چه پوست افراد بین ۹ تا ۲۵ ساله، سالم است و درمان سریع است، در صورت وجود زخم ها قرمز و گسترده هستند. پس از ۵۰ سالگی، زخم به آرامی بهبود می یابد، اما بافت اسکار کمتر می شود.
منبع سایت

انواع زخم + انواع پانسمان ها نوین مربوط به هر زخم
انواع زخم + انواع پانسمان ها نوین مربوط به هر زخم
زخم به هر دلیلی می تواند به عنوان اختلال در پوست و بافت تعریف شود. از آنجا که پوست صدمه می بیند خطر عفونت نیز افزایش می یابد. هدف مراقبت از زخم، تمیز کردن زخم های کثیف و عفونی به منظور آماده سازی برای بهبود است. مراقبت از زخم و پانسمان بستگی به نوع، گستردگی و ویژگی زخم دارد.
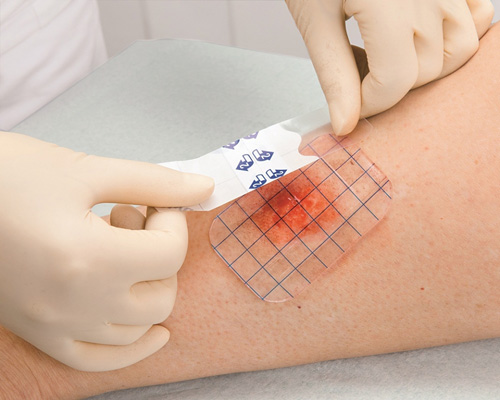
انواع زخم
زخم با توجه به ظاهر،علت وقوع، آلودگی با میکروارگانیسم های بیماری زا، به انواع مختلف طبقه بندی می شوند. طبقه بندی زخم ارزیابی و درمان زخم را تسهیل می کند و تضمین می کند که خطرات احتمالی پیش از آن شناخته شده است.
با توجه به یکپارچگی پوست، زخم به عنوان زخم باز و بسته طبقه بندی می شود:
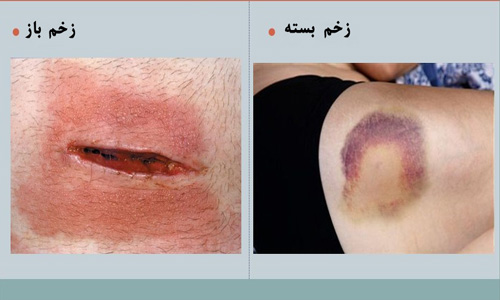
زخم های باز
پوست و بافت های زیر پوستی آسیب دیده و یکپارچگی پوست در اندازه های مختلف آسیب دیده است.
زخم های بسته
زخم های ناشی از آسیب های ناگهانی هستند که سبب از بین رفتن یکپارچگی پوست نمی شوند. زخم های بسته به شرح زیر طبقه بندی می شوند:
زخم هایی که با میکروارگانیسم های بیماری زا آلوده می شوند:
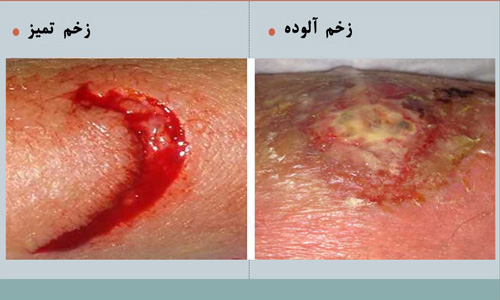
زخم تمیز
زخم هایی که روی آن ها هیچ میکروارگانیسم بیماری زایی وجود ندارد. زخم هایی که بافت از دست رفته و عفونت ندارند و جای زخم درآن کم است زخم های تمیز هستند.
زخم آلوده
زخم هایی که در آن میکروارگانیسم های بیماری زا حضور دارند. در زخم قرمزی، درد، خونریزی، بوی بد ونشانه های عفونت دیده می شود.
زخم ها با توجه به مدت زمان درمان:
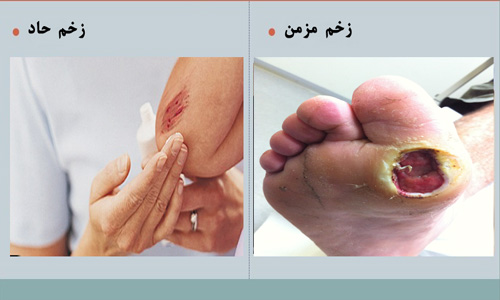
زخم حاد
زخمی که در زمان انتظار در شرایط عادی بهبود می یابد. در چنین زخم هایی، اگر هیچ فاکتوری (بیماری، سن، و غیره) مانع بهبودی نشود، بهبودی مستمر است.
زخم مزمن
زخمی است که در عرض ۳ ماه بهبود نمی یابد. زخم به طور مداوم تکرار می شود. یک فاکتور موضعی یا سیستمیک مانع بهبود زخم می شود.
اصول اولیه در مراقبت از زخم
- بهبود وضعیت کلی بیمار
- برداشتن فشار از سطح زخم
- مرطوب نگه داشتن زخم
- حذف بافت نکروز زخم در صورت نیاز با لوازم پانسمان مناسب و استریل
- تمیز کردن زخم و اطراف آن با محلول ضدعفونی کننده
- مبارزه با عفونت
- در صورت لزوم پانسمان کردن با گاز استریل یا پوشش بیولوژیکی جراحی
- ثابت نگه داشتن حرارت زخم
- باز کردن زخم هر روز برای کنترل عفونت و هماتوم
عوامل موثر در تاخیر بهبود زخم
عوامل موثردر تاخیر بهبود زخم عبارتند از:
- خونریزی: یک زخم که جریان خون کافی ندارد، نمی تواند به خوبی تغذیه شود، بنابراین تاخیر در بهبودی، افزایش خطر ابتلا به عفونت و نکروز (مرگ بافت) وجود دارد. جلوگیری از آسیب به عروق در طول جراحی، باعث بهبودی سریع می شود. در افراد سیگاری و مسن با اختلال در جریان خون، بهبود زخم دشوار می شود.
- عفونت: باکتری ها از خارج یا از طریق خون وارد زخم می شوند. حتی در شرایط اتاق عمل، هر زخم تا حدودی آلودگی دارد. هر زخم آلوده، عفونی نیست. اگر بیش از ۱۰۰ هزار باکتری در یک گرم بافت وجود داشته باشد احتمال عفونت در زخم ۵۰٪ است. عفونت باعث تاخیر جدی در بهبود زخم می شود.
- نوع بافت: پتانسیل بهبود بافت هایی مانند پوست، روده، مثانه، واژن بسیار بالا است اما بافت هایی مانند عصب و فاسیا دیرتر بهبود می یابند.
- تروما: تروما در بهبود زخم تاثیر منفی می گذارد. بنابراین، برای جلوگیری از اثر تروما باید برای مدتی زخم بسته نگه داشته شود.
انواع پانسمان های نوین زخم و کاربرد هریک
به طور کلی انواع پانسمان های نوین زخم به ۴ گروه اصلی طبقه بندی شده است. این محصولات معمولا به تنهایی یا با ترکیبی از چندین فرایند بر روی زخم های فیزیولوژیکی مختلف اعمال می شوند. آنها عبارتند از: پانسمان آلژینات، فیلم شفاف، هیدروژل، هیدروکلوئید.
پانسمان آلژینات
فیبرهای آلژینات دارای خواص تبادل یونی هستند. در تماس با ترشح زخم، یون کلسیم در فیبر با یون های سدیم در مایع بدن جایگزین می شود. در نتیجه یک قسمت از فیبر، آلژینات سدیم می شود. آلژینات سدیم محلول در آب است. این تبادل یون باعث تورم فیبر و ایجاد ژل در سطح زخم می شود. علاوه بر این ویژگی منحصر به فرد، فیبرهای آلژینات یکی از مواد ایده آل برای تولید پوشش های مرطوب کننده برای پانسمان زخم می باشند. پانسمان آلژینات چسبنده نیست و استفاده از آن آسان است. همچنین دفعات تعویض پانسمان کم است. از آنجا که پانسمان آلژینات هیدروفیل است ۳۰-۲۰ برابر وزن مایع زخم را جذب می کند. این پانسمان، تشکیل بافت اپیتلیوم و گرانولاسیون را افزایش می دهد. از پانسمان آلژینات ۴۴، برای زخم های ضخیم ، زخم های توخالی، زخم های خونریزی کرده متوسط و شدید، زخم های عفونی استفاده می شود. این پانسمان، به لخته شدن کمک می کند. یون کلسیم آزاد شده توسط پانسمان، سبب فعال شدن ماده پروترومبین که باعث انعقاد می شود. اگرچه پانسمان های آلژینات خواص ضد باکتری ندارند، اما باکتری ها می توانند به صورت غیرفعال در داخل ژل قرار گیرند و با تعویض پانسمان حذف شوند.
فیلم شفاف
در مراقبت از زخم، فیلم های نیمه رسانا (فیلم های شفاف)، با جلوگیری از انتقال باکتری های هوا به زخم، اجازه تبادل گاز بین زخم و محیط را می دهد. ساختار نیمه رسانای فیلم ها باعث می شود تا بخش زیادی از رطوبت از طریق فیلم منتقل شود. اما از جذب ترشحات زخم جلوگیری می کند. بنابراین، فیلم های نیمه رسانا باید در زخم های خشک بیشتر استفاده شود. این فیلم ها نسبتا مفید هستند و در هنگام استفاده از آنها هیچ ناراحتی ایجاد نمی کنند. از آنجا که شفاف هستند، قسمت زخمی به طور مستقیم مشاهده می شود. از فیلم شفاف در زخم های جراحی، سوختگی سطحی ، زخم بستر و ناحیه کاتتر داخل وریدی می توان استفاده کرد. پانسمان فیلم شفاف به اتولیز زخم های نابالغ کمک می کند. این پانسمان سبک و انعطاف پذیر است. همچنین با اعمال پانسمان بر روی زخم از آسیب به زخم در اثر اصطکاک جلوگیری می کند.
پانسمان هیدروژل
پانسمان های هیدروژل دارای ظرفیت جذب بالا هستند و بر روی زخم نمی چسبد. از آنجا که هیدروژل ها نمی توانند اجزای بیولوژیکی مانند پروتئین و سلول را جذب کنند، در مقابل باکتری ها ضعیف هستند و برای محفاظت از زخم، پانسمان دوم نیاز است. پانسمان های هیدروژل را می توان به شکل برگ یا بی شکل (آمورف) یافت. هیدروژل هایی که به شکل برگ هستند و امروزه استفاده می شوند، دارای خواص مناسب و ایده آل هستند. با این حال، این نوع هیدروژل ممکن است سبب تضعیف پوست شود. هنگامی که از پانسمان هیدروژل روی سطح زخم خشک استفاده می شود، با مرطوب کردن زخم، محیط مرطوب را برای بهبود زخم ایجاد می کند. این پانسمان ها به راحتی از روی زخم جدا می شوند زیرا رابط مرطوب بین پانسمان و زخم، مانع از چسبیدن پانسمان به زخم می شود. علاوه بر این، پانسمان هیدوژل را می توان به طور سطحی به روی زخم اعمال کرد. هیدروژل های آمورف برخلاف هیدروژلهای برگ که ساختار سه بعدی دارند، مایعات چسبناک ضخیم هستند. هنگامی که ترشح زخم را جذب می کنند، تا زمانی که تمام خواص چسبندگی خود را از دست بدهند ، متورم می شوند. هیدروژل های آمورف با افزایش رطوبت بافت های چروک و افزایش تولید کلاژناز، اتولیز کردن بافت های آسیب دیده و عفونی را آسان می کنند.
پانسمان هیدروکلوئید
پانسمان های هیدروکلوئیدی شامل ذرات پلیمری هیدرولیفی هستند. ذرات هیدروفیلی در تماس با مایع زخم، آن را جذب و به فرم ژل تبدیل می کنند و پانسمان می تواند به مدت ۷ روز روی زخم باقی بماند. پانسمان های هیدروکلوئیدی ۴۶، معمولا هم روی بافت های مرطوب و هم روی بافت های خشک روند چسبندگی نشان می دهد. هر نوع از این پانسمان ها دارای ظرفیت جذب متفاوت است. پانسمان هیدروکلوئید، سرعت اپیتلیزیشن و تولید کلاژن را افزایش می دهد. استفاده از این پانسمان آسان است. درد را تسکین می دهد. برای زخم های جزئی یا عمیق، خونریزی های خفیف تا متوسط استفاده می شود. اگر در فواصل مناسب تعویض نشود، ممکن است پوست را تضعیف کند.